Komplexität des Krankenhausbaus
Organisation, Betrieb und Architektur
Alle führenden Wirtschaftsinstitute sehen das Gesundheitswesen als einen der Wachstumsmärkte der nächsten Jahrzehnte. Der Krankenhausbau und die Reha-Kliniken stellen jedes Jahr einen Löwenanteil der Gesamtbauinvestition der öffentlichen Hand inkl. der privaten Klinikbetreiber dar. Gleichzeitig ist das Fach Krankenhausbau nicht sehr beliebt an den deutschen Architekturhochschulen. Widmet man sich noch gerne den gestalterischen Anforderungen, so findet eine Auseinandersetzung mit den funktionalen Anforderungen und der betrieblichen Komplexität überwiegend auf der Ebene der „Neufert-Bauentwurfslehre“ statt. Dies verwundert, insbesondere wenn die Lehre sich auf den Spuren des Bauhauses bewegt. Der Leitsatz von Walter Gropius „Bauen bedeutet Gestaltung von Lebensvorgängen“ trifft gerade für den Krankenhausentwurf aufgrund der Vielzahl Beteiligter und die durch einen prozessualen Betrieb geprägte Bauaufgabe besonders zu.
In der neuesten „Entwurfslehre zum Krankenhausbau“ von Robert Wischer und Hans-Ulrich Rietmüller wird das traditionelle Schattendasein des Krankenhausbaus in der Einleitung beleuchtet. Unter der Überschrift „Never build a hospital“ räumen die Autoren mit der Fehlinterpretation dieser, Mies van der Rohe zugeschriebenen Aussage auf. Tatsächlich hatte dieser seinen hohen Anspruch auch auf den Krankenhausbau übertragen. Als Empfehlung Mies van der Rohes wird hierzu festgehalten: „In the end we find that Mr. van der Rohe would like the patient „to be at home” in the hospital, a desire all hospital administrators share. But homes, as M.v.d. Rohe designs them, are open, not closed. They are wholesome illuminated by natural sunlight. The rooms seem to extend into the garden plot and the serenity of the garden seems to step softly into the rooms. A hospital, if designed in his idiom, would be a place of Order, Light, Space.“
In der Diskussion über Gebäudequalitäten innerhalb der Architektenschaft werden hierzu zwei Fragen diskutiert: Warum entsprechen die Krankenhäuser nur in begrenztem Umfang diesem Leitbild? Warum verteilt sich das Planungsvolumen überwiegend auf eine begrenzte Anzahl Architekturbüros?
Gesundheitsbau im Spannungsfeld zwischen Betriebsorganisation, technischem Betrieb und gesundheitsfördernder Architektur
Die Planungsaufgabe ist geprägt durch funktionale Abläufe und zunehmend durch einen standardisierten Betrieb. Anders als in Produktionsbetrieben des Gewerbes und der
Industrie, zu denen auf der Ebene funktionaler Betrieb immer gerne Vergleiche gezogen werden, findet hier die Leistungserbringung jedoch vom Menschen am Menschen statt. Und das in häufig als bedrohlich empfundenen Situationen. Die doppelte Komponente Mensch steigert die Unberechenbarkeit im Betrieb und führt zu einem wesentlich höheren Störungsrisiko als in durch den technischen Betrieb gelenkten Funktionsbauten. Gerade der doppelte Faktor Mensch fordert im Gesundheitsbau eine andere Funktions- und Architekturqualität.
Durch stetig steigende Kosten, insbesondere auch im Vergleich mit europäischen Nachbarländern, erhöht sich der Veränderungsdruck im Krankenhausbetrieb. Funktionale und betriebsorganisatorische Veränderungen wie die Konzentration der investitions- und betriebskostenträchtigen Leistungen, eine damit einhergehende zunehmende Spezialisierung, die Stärkung der Managementkomponente als Resultat einer erhöhten Durchlauffrequenz von Patienten bei aktuellen Verweildauern von unter 6 Tagen führen zu umfänglichen Veränderungen des Bedarfs. Die Analyse der Gebäudestrukturen im Bestand zeigt häufig, dass die Grenzen der funktionalen Flexibilität erreicht sind und Ersatzneubauten konzipiert werden müssen. Diese bringen schon ab einer Größe von 300 Betten ein Investitionsvolumen von über 100 Mio. € mit sich.
Mit den betrieblichen Entwicklungen verändern sich auch die Anforderungen der Patienten und der Mitarbeiter und damit der Architektur. Beispielhaft wird die insbesondere in Westdeutschland ausgeprägte stadträumliche Alleinstellung der Krankenhausbauten mit introvertierter Grundstruktur durch die politisch forcierte Verbesserung der Verknüpfung der Sektoren ambulante und stationäre Versorgung aufgebrochen. Eine weitere Öffnung bedingt die verstärkte Einbindung externer Leistungserbringer z. B. zum Catering oder der Sterilgutversorgung mit gleichzeitiger Qualitätsanforderung der Just-in-time-Zulieferung. Aus diesen Anforderungen ergibt sich in der Betriebsorganisationsplanung aktuell eine generelle baulich relevante Grundstruktur, die sich früher oder später in allen Häusern durchsetzen wird.
Standardisierte Strukturen oder Individualität
In einem durch Funktionalität und betriebliche Abläufe geprägten Gebäude stellen die bautechnischen Strukturen den limitierenden Faktor innerhalb der betrieblichen Flexibilität dar. Aus diesem Grunde müssen die baulichen Grundstrukturen so entwickelt werden, dass sie die betrieblichen Abläufe unterstützen und eine Arbeits- und Aufenthaltsqualität schaffen, die das Wohlbefinden des Personals und der Patienten in höchstem Maße fördern.
Gleichwohl die übergeordneten Betriebsziele mittlerweile als Standard für alle Krankenhäuser von den Fachberatern propagiert werden, kommt der individuellen Umsetzung der Klinikspezifischen Medizinstrategie vor dem Hintergrund des Leistungsbildes des Krankenhauses, ausgedrückt z. B. im CMI (Case-Mix-Index – Fall-Schwere), eine besondere Bedeutung zu. Jedes Krankenhaus befindet sich in einem individuellen Entwicklungsstand und weist Fachklinikstrukturen mit spezifischen Anforderungen auf. Auch wenn diese Strukturen nicht in jedem Falle bereits die optimierten Betriebsabläufe abbilden, so ist doch der individuellen Mitarbeitermotivation ein wesentlicher Einfluss auf die Betriebseffizienz zuzusprechen. Dies begründet sich schon allein in dem Anteil der Personalkosten von über 60 % der Gesamtkosten. Somit sind nutzerintegrierende und damit Projektidentifikation fördernde Planungsprozesse im Krankenhausbau ein Muss. Es sind Planungsverfahren gefragt, die die Menschen mitnehmen und eine hohe Identifizierung mit den Projektzielen auslösen. Dies setzt voraus, dass die externen Planer neben der Überzeugungskraft des Entwerfers auch eine hohe fachspezifische Kompetenz besitzen und in der Bauaufgabe erfahren sind.
Steuerungskompetenz in interdisziplinären Planungsteams und bei Nutzerbeteiligung
Der Dialog innerhalb eines Krankenhausplanungsprojektes ist durch vielschichtige Ebenen geprägt. Auf Klinikseite repräsentiert das Management vertreten durch die kaufmännische Leitung und ergänzt durch die medizinische und pflegerische Leitung die Auftraggeber- und Strategieebene. Auf technischer Ebene stehen der gebäude- und der medizintechnische Betrieb im Vordergrund. Neben der medizinisch pflegerischen Kernleistungsebene ist der Logistikbereich als Verantwortlicher für Materialbewegung, Patiententransporte und Entsorgung, also den funktionalen Betrieb, erforderlich. Dieser ist häufig kombiniert mit dem Facility Management.
Auf der Projektplanungsebene bringt die technische Komplexität der Planungs- und Bauaufgabe neben den üblichen Architekten, Fachplanern und Bauexperten weitere externe Spezialisten für die Logistik, die Betriebsorganisation und die Medizintechnik mit sich.
Alle diese Ebenen sind sowohl auf Auftraggeber als auch auf Planer- und Expertenebene besetzt. Hierdurch entstehen sehr komplexe Planungsgesprächsrunden, die eine Moderationskompetenz erfordern. Schaltet der Bauherr keinen planungs- und bauerfahrenen Projektleiter ein bzw. delegiert diese Aufgabe nicht an einen Projektsteuerer, fällt diese Aufgabe dem Architekten innerhalb seiner Integrations- und Koordinationspflicht zu. Bei der Vielzahl an Beteiligten gilt es, die Planungsthemen in Fachgruppen bearbeiten zu lassen und nur das Ergebnis in Lenkungsgruppen zusammen zu führen. Im Krankenhausbau kommt somit dem Thema integrale Planungsprozesse eine sehr große Dimension zu.
Nicht vertreten in den Fachgremien ist die Lobby des Patienten. Deren Interessenlage ist von den Architekten aus den beteiligten Nutzern heraus zu filtern, zu komplettieren und als eigene „Nutzergruppe“ aufzustellen. Die besondere Herausforderung liegt in der Planung für krankheitsspezifische Bedürfnisse. Welche Gestaltung ist für den geriatrischen evtl. sogar dementen Patienten die, die Gesundheit und das Wohlbefinden fördernde? Mies van der Rohe propagierte die Übertragung allgemeiner Gestaltungsleitsätze auf die Bauaufgabe Krankenhausbau. Dies muss differenziert betrachtet werden. Beispielhaft bedarf schon eine Abstufung der Offenheit der Räume zur Wahrung der Intimität des Patienten aufgrund des breiten Anforderungsspektrums vielschichtiger Lösungen. Die besondere Herausforderung für den Architekten ist die Auseinandersetzung mit den Bedürfnissen eines kranken Menschen, der vielfach von Ängsten beherrscht wird, in einer Situation des eigenen Wohlbefindens.
Innovation im Wettbewerb braucht Unvoreingenommenheit
Eine häufige Frage lautet: Ist es möglich, sich an Wettbewerben für Krankenhäuser zu beteiligen, wenn man bisher nicht einschlägig tätig ist? Die Antwort lautet: Nein, aber…
Krankenhausplanung ist geprägt durch multiprofessionelle Teams. Dies beginnt schon im Wettbewerb. Alter Hase trifft kreativen Jungspund. Diese Situation kennen alle Architekten aus dem Ringen um innovative Lösungen. Da Krankenhausgebäude durch hohe technische funktionale Ansprüche geprägt sind, ist nur ein begrenzter Anteil rein kreative Planungsarbeit. Die hohen Anforderungen an die Materialien und die konstruktiven Details sind beispielsweise Spezifika, die sowohl kompetente und planungserfahrene Architekten als auch Innovation fordern.
Ausschlusskriterium ist jedoch der Umstand, dass häufig während der Planungsprozesse erst die Betriebsabläufe auf der Fachbereichsebene entwickelt werden. Hier fordert man dem planenden Architekten eine hohe betriebsorganisatorische Kompetenz ab. Planungsgrundlage, insbesondere bei Wettbewerben, sind häufig abstrakte Betriebsorganisationsplanungen und Raumprogramme, die zwar aus den betrieblichen Kennzahlen entwickelt sind, jedoch keinerlei Darstellung der hinterlegten funktionalen Abhängigkeiten und Raumqualitäten aufweisen. Der erfahrene Krankenhausplaner soll der Klinik über den Entwurf die Betriebsumgebung entwickeln. Dies schließt unerfahrene Architekten aus, es sei denn, sie ziehen einen Spezialisten zu Rate, der das Fachwissen einbringt.
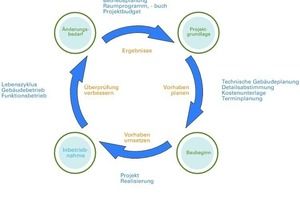
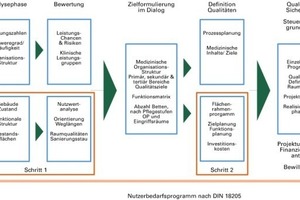
Die Phase 0
Vor diesem Aspekt gewinnt die Phase 0, Nutzerbedarfsplanung nach DIN 18205, eine besondere Bedeutung. Diese ist originäre Aufgabe des Bauherrn, wie nunmehr endlich auch die HOAI explizit ausführt und hat lange vor den ersten Projektplanungsschritten innerhalb der HOAI stattzufinden. Hierzu gehört die Formulierung der funktionalen Betriebsziele sowie der Qualitätsziele als Basis des aufgabenspezifischen Raumprogramms. Eine solch qualifizierte Projektgrundlage hätte in zweierlei Hinsicht einen nachhaltigen Mehrwert: Erstens würde in der Phase der Budgetfestlegung eine erheblich höhere Kostensicherheit erreicht werden können. Aktuelle Praxis ist die Budgetfestlegung über Kostenkennwerte zum Beispiel nach RBK Kostenflächenkennwertverfahren, welches geprägt ist durch die Zuarbeit der öffentlichen Hand. Hier ist es in der Vergangenheit immer wieder zu politisch motivierten, pauschalen Minderungen der aus abgerechneten Projekten stammenden Kostenwerte gekommen. Gleichzeitig haben Projekte im Gesundheitswesen vielfach Laufzeiten von bis zu 10 Jahren, so dass sich ein Vergleich des ursprünglichen Budgets mit den tatsächlichen Realisierungskosten schon aus konjunkturellen Gründen ausschließt.
Der zweite, für die Architekten wichtigere Aspekt, ist der, dass durch eine solch qualifizierte Projektgrundlage auch in der Bauaufgabe noch wenig erfahrene Planer, z. B. in Begleitung von einem „Qualitätssicherer“, Krankenhäuser planen können. Ein gutes Beispiel hierfür ist das Pilotprojekt eines Intensivbettenzimmers in der Charité, Berlin.
Nicht nur im Wettbewerb bringen unbelastete, kreative Ideen neue Aspekte, die festgefahrene Strukturen überwinden helfen. Dies gilt besonders im öffentlichen Bauen, wo schon verfahrenstechnisch für Innovation häufig kein Raum besteht. Hier schließt sich der Kreis zu der Gestaltungsaufgabe Krankenhausbau, die die Fachwelt immer wieder reizt. Schon in den 1960er-Jahren stellten nordamerikanische Ärzte, Architekten und Psychologen Überlegungen zur optimierten Krankenhausgestaltung an und lieferten damit einen Beitrag zur Entwicklung der Architekturpsychologie. Diese befasst sich mit dem Erleben des Menschen in planvoll entworfenen Räumen. Über Jahrzehnte folgten Forschungen und praktische Projekte, die weitestgehend die heilungsfördernde Wirkung der Architektur in den Fokus stellten. Beispiele liefern die onkologischen Abteilungen in den Maggie’s Centre Großbritanniens oder Forschungsprojekte wie das oben genannte. Geht es bislang vorrangig um das Empfinden des Patienten, so wurde bereits Ende der 1980er-Jahre herausgestellt, dass auch das Pflegepersonal Zielgruppe der optimierten Krankenhausgestaltung ist. Untersuchungen zur Auswirkung der Architektur auf die darin arbeitende Belegschaft scheinen jedoch gegenüber Forschungen zur Wechselwirkung Patienten – Architektur unterrepräsentiert. Dies erstaunt um so mehr in Anbetracht der ökonomischen Bedeutung des Personals im Gesundheitswesen.
Healing Architecture ist demnach kein neues Thema. Der Leitgedanke ist gerade in Deutschland als Impuls angebracht, sich auch auf gute Beispiele in der Architekturgeschichte des Krankenhausbaus zu besinnen.
Aufgabe muss es sein, durch sorgfältige Vorbereitung der Projektgrundlagen inklusive der Nutzerbedarfsplanung von Bauherrenseite klare Ziele zu formulieren, die der innovativen Entwurfsarbeit den Freiraum geben und damit sowohl zukunftsfähige als auch angemessene Konzepte ermöglichen.